4月20日是世界高尿酸/痛风日,痛风如何才能不再痛又成为广受关注的话题。痛风是一种现代临床中常见的代谢性疾病,主要症状是由单钠尿酸盐晶体沉积所致的相关性炎症,高尿酸血症是其重要病理生理基础。根据《2018版欧洲抗风湿病联盟痛风诊断循证专家建议更新》,临床一般将痛风病程分为四期,即高尿酸血症期、单钠尿酸盐晶体沉积期、发作及发作间期和痛风关节炎期。痛风还经常与多种疾病如慢性肾病,高血压、糖尿病,肥胖症和多种心血管疾病相关联。重症痛风病人可能出现关节残疾和肾功能不全,严重影响患者的生活质量和生命健康。当一旦发展至痛风关节炎期,除了经常会发生炎性症状之外,还会逐渐形成顽固的痛风石或脏器结石,甚至造成骨破坏及脏器衰竭进而危及生命。
据统计,2019年全球高尿酸血症及痛风患者人数约为8.8亿,预计到2030年全球高尿酸血症及痛风患者人数将达到约为14.2亿。而在中国, 2019年高尿酸血症及痛风患者人数约为1.6亿,可以说,每 10 个人里有 1 个人饱受痛风困扰,预计到2030年中国高尿酸血症及痛风患者人数将达到约2.4亿。我国现存患病人数几乎为20年前的20倍以上,并且其中18-35岁的年轻患者在调查中占比一半以上。总体而言,痛风及高尿酸血症在我国呈现明显高爆发、普遍化及年轻化趋势。
据弗若斯特沙利文分析,预计到2030年的全球及中国市场将分别达到77亿美元和108亿元人民币。可以预见,在未来几十年,高尿酸血症及痛风的治疗将存在巨大的市场需求。
目前,痛风仍无法完全治愈,其治疗包括急性发作期治疗和长期治疗。其中急性发作期治疗以控制炎症和消除疼痛为主要目的,常用药物为止痛药、皮质激素和秋水仙碱,但此类药物并不能从根本上降低血尿酸水平。
持续控制血尿酸水平是治疗痛风的关键。根据血尿酸在人体内的生成及代谢平衡机理,目前治疗高尿酸血症的药物主要分为三类:(1)抑制尿酸生成的黄嘌呤氧化酶抑制剂,代表药物为别嘌醇和非布司他;(2)分解尿酸的尿酸氧化酶类似物,如聚乙二醇重组尿酸酶;(3)抑制尿酸重吸收的尿酸盐转运蛋白1(URAT1)抑制剂,代表药物为苯溴马隆、雷西纳德、丙磺舒和Dotinurad。本文将对三类药物逐一分析。
1.黄嘌呤氧化酶抑制剂(OXi)
黄嘌呤氧化酶抑制剂是针对慢性痛风的一线治疗药物,但单用黄嘌呤氧化酶抑制剂治疗高尿酸血症大约有40%-60%的患者血清尿酸浓度不能控制到理想水平(小于360 μM)。
目前用于临床的主要有别嘌呤醇和非布司他。别嘌呤醇是于1966年经美国FDA批准用于治疗高尿酸血症/痛风的经典药物。但患者在使用别嘌呤醇治疗后的几个月中可能会发生超敏反应综合征,已经确定的几种导致ASH出现的危险因素包括“用药起始量过高、等位基因HLA-B*5801的存在、肾功能损害和利尿剂的同时使用”等,因此在用药过程中要尽量规避这些风险因素。奥昔嘌醇是别嘌呤的活性代谢产物,作用原理和别嘌呤醇相同,可用于别嘌呤醇治疗不佳的患者。
非布司他由日本帝人制药研发,于2004年在日本申请上市,随后在欧洲和美国上市。与别嘌呤醇相比,非布司他主要通过肝脏代谢,可以有效降低肾依赖性。但是近年来发现,在心血管疾病患者中使用非布司他会增加致命风险。一项针对6190名痛风和心血管疾病患者所进行的非布司他和别嘌呤醇有关心血管安全性的大型对照试验指出:非布司他可增加心血管死亡风险和全因死亡率。因此,非布司他不适合作为心血管疾病患者降低尿酸盐的一线治疗方法,FDA根据这些结果于2019发布了非布司他的黑框警告,并且将非布司他的批准使用限于对别嘌呤醇治疗无效或有严重不良反应患者。
2.尿酸氧化酶
尿酸氧化酶存在于鸟类、小型动物及部分灵长类动物体内,能够直接将体内的尿酸氧化分解成尿囊素随尿液排出体外,而人体内缺乏此酶,所以重组尿酸氧化酶能治疗高尿酸血症,但此类药物在人体内易产生抗体,致使疗效降低。
![]()
普瑞凯希(Pegloticase)是一种聚乙二醇化重组尿酸酶,由杜克大学研制、Crealta公司开发,2010年在美国上市,随后在欧洲上市。与其他生物疗法一样,该药物容易引起痛风发作以及过敏反应,美国FDA在说明书中也给予了过敏反应黑框警告。
![]()
![]()
![]()
3.尿酸转运蛋白1(URAT1)抑制剂
URAT1主要存在于肾脏近曲小管上皮细胞,负责90%以上的肾小球滤过尿酸的重吸收入血。而尿酸排泄障碍存在于大约90%的高尿酸血症患者中,因此抑制URAT1的功能、促进尿酸在尿中的排泄,在高尿酸血症/痛风的治疗中占有十分重要的地位。此类药物主要包括苯溴马隆、雷西纳德、丙磺舒等。
表1 URAT1代表性药物情况
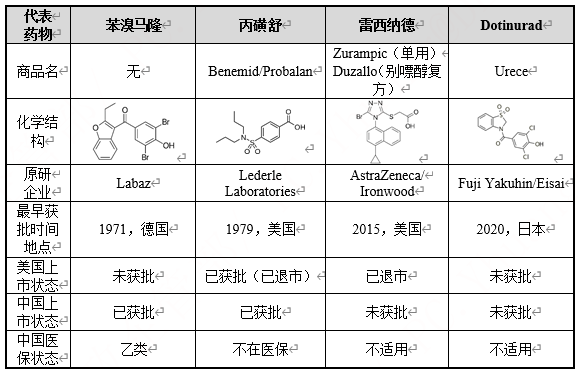
丙磺舒是一种磺酰胺类化合物,可抑制酸性物质在肾小管远端的跨膜转运,使尿酸的重吸收受阻,从而降低血尿酸水平并减少急性痛风的爆发。丙磺舒于1951年在美国获得了上市许可,目前仍用于预防、治疗高尿酸血症/痛风,但其使用剂量大、疗效极差,且与许多常用药物存在严重相互作用。同时会造成包括头痛、胃肠不适、过敏反应和痛风的一过性恶化等不良反应,因此也未被我国2019《医保药品目录》收录。
苯溴马隆是URAT1抑制剂里的“老药”,但是也存在肝毒性较大的弊端。因而苯溴马隆在美国没有获得上市许可,仅在欧洲和亚洲获批使用。2003年后,出于对肝损害风险的持续担忧,苯溴马隆更是从一些国家陆续撤市。
雷西纳德是FDA于2015年批准的一种新型的URAT1和OAT4抑制剂。由于其有限的疗效及强烈肾脏毒性,FDA要求雷西纳德不作为单药治疗使用,仅在单纯使用黄嘌呤氧化酶抑制剂(OXi)未能充分控制症状或达到目标尿酸水平时,以200 mg与黄嘌呤氧化酶抑制剂(OXi)联合使用治疗高尿酸血症。经FDA黑框警示:雷西纳德可能引发急性肾衰竭。同时,心血管毒性造成的不良反应也是其III期临床中主要发生的不良事件。雷西纳德本身存在的种种缺陷导致其销售遇冷,现已不在美国销售。
4.激增的临床需求与亟待填补的临床空缺
据公开资料,2018年全球痛风药市场156.5亿,预计2025年可到361.5亿,年复合增长率12.0%。2020年我国城市公立医院痛风药品销售额为19.1亿元,同比增长了1.1%,十三五期间年均复合增长率为38.4%;此外,我国城市零售药店抗痛风药物销售额为8.3亿元,同比上年增长了15.5%,十三五期间年均复合增长率为30.2%,抗痛风药物领域具有高增长率的显著特点。具体而言,2020年,国内城市公立医院单品产品的市场份额占比分别为:非布司他以78.21%的市场份额遥遥领先,苯溴马隆占15.91%、别嘌醇占4.72%、秋水仙碱占1.16%的份额。但上述占据全部市场的高尿酸血症/痛风药物仍普遍在疗效或安全性方面具有各自明显的劣势,相关临床治疗领域亟需兼顾安全性及疗效的新药物填补空缺。
更值得关注的是,在高尿酸血症/痛风已成为我国仅次于糖尿病的第二大代谢类疾病的当下,截止目前,中国还没有一个自主创新的痛风靶向治疗药物上市。激增的患者数量对应着日渐增长的临床需求,开发新型安全有效、技术壁垒高的抗痛风创新药刻不容缓。
因此近年来,痛风药物的研发逐渐成为国内药物研发的前沿热点,市场竞争激烈。目前国内已有多款在研痛风药物,这些在研药物主要为URAT1抑制剂。
表2 临床进度领先的中国原创URAT1抑制剂
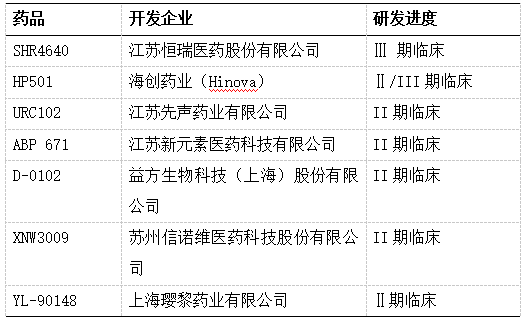
恒瑞医药的SHR4640和海创药业即将进入临床三期的HP501是其中当前进度靠前的国产URAT1抑制剂。
据此前报道,2019年7月恒瑞的SHR4640片进入了III期临床,目前尚未查到新进展公布。
海创药业于4月12日登陆科创板,据其招股书最新信息,在体外活性测试中HP501显示对尿酸转运体的抑制作用优于阳性对照药物。在制剂上,海创独辟蹊径采取了缓释片剂。这样药物在体内持续释放。一方面可以降低药物峰浓度(Cmax),避免药物峰浓度所致的肾损害的不良反应发生风险,另一方面能保证药物在体内能长时间地维持有效血药浓度,药物作用持久。用药频率实现每天1次,提高了患者的依从性。
临床前数据表明HP501与国外同类产品活性相当并具有更好的药代动力学和毒理学特征。临床前试验研究表明 HP501 在大鼠、犬、猴等动物种属体内药代动力学性质良好。在大鼠和食蟹猴长期毒性GLP 实验中HP501未发现明显毒副作用。HP501已完成 II 期临床试验,初步结果表明,HP501 比已上市药物有效性更佳,且未发现肝肾毒副作用,目前正在启动 III 期注册性临床试验。
中国原创的URAT1抑制剂正在冲刺Best-in-class的痛风新药,期待在不久的将来,以“中国的力量”让痛风不再痛!
免责声明:市场有风险,选择需谨慎!此文仅供参考,不作买卖依据。
标签: